生活習慣病としてのCKD
CKDは
さまざまな原因で発症します
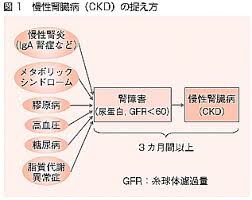 <CKDの原因となる疾患>
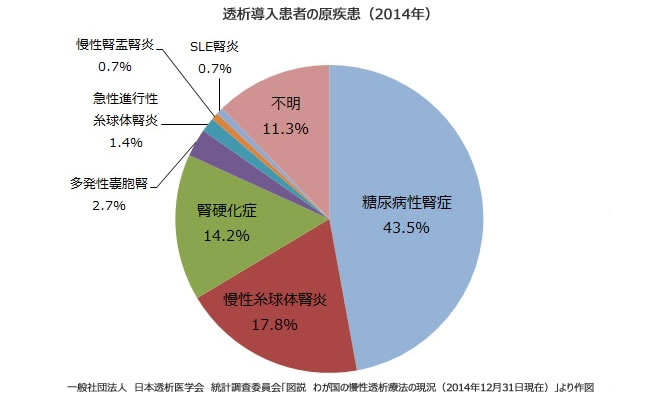
@糖尿病性腎症
人工透析になる原因のいちばんは
糖尿病性腎症で
全体の43.8%と多く
現在もその数は増え続けています
(2位は慢性糸球体腎炎で 18.8%と減少中)
<CKDの原因となる疾患>
@糖尿病性腎症
人工透析になる原因のいちばんは
糖尿病性腎症で
全体の43.8%と多く
現在もその数は増え続けています
(2位は慢性糸球体腎炎で 18.8%と減少中)
 既に説明しましたが
糖尿病になってから10年ほどで発症し
尿検査では
初期に微量アルブミン尿
その後に顕性蛋白尿が出現します
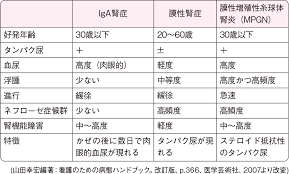
@慢性糸球体腎炎
若年成人のCKDの原因としては
IgA腎症が最も多い
免疫機能を司るIgAが糸球体に沈着して
糸球体が障害される病気で
発症10年後に15~20%
約20年後に約40%が
末期腎不全に進行するとされています
なお 中年以降では
膜性腎症がCKDの原因として増えてきます
既に説明しましたが
糖尿病になってから10年ほどで発症し
尿検査では
初期に微量アルブミン尿
その後に顕性蛋白尿が出現します
@慢性糸球体腎炎
若年成人のCKDの原因としては
IgA腎症が最も多い
免疫機能を司るIgAが糸球体に沈着して
糸球体が障害される病気で
発症10年後に15~20%
約20年後に約40%が
末期腎不全に進行するとされています
なお 中年以降では
膜性腎症がCKDの原因として増えてきます
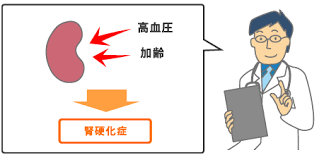
 @腎硬化症
13.3%と第3位の多さで
高血圧の持続により生じ
動脈硬化により腎血流量が低下することで
腎機能が低下してきます
@腎硬化症
13.3%と第3位の多さで
高血圧の持続により生じ
動脈硬化により腎血流量が低下することで
腎機能が低下してきます
 @多発性のう胞腎
成人に起こる遺伝性の疾患です
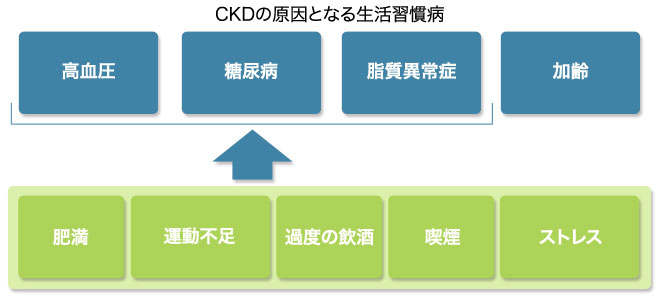
<生活習慣病としてのCKD>
CKDの大きな特徴は
高血圧 糖尿病 脂質異常症 高尿酸血症
などの生活習慣病が
発症・進行に関与することです
@多発性のう胞腎
成人に起こる遺伝性の疾患です
<生活習慣病としてのCKD>
CKDの大きな特徴は
高血圧 糖尿病 脂質異常症 高尿酸血症
などの生活習慣病が
発症・進行に関与することです
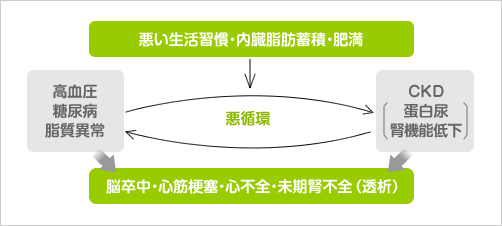
 そして
生活習慣病の管理が悪いと
*CKDの累積発症率 相対危険が高まる
*CKDの重症化が促進される
ことが明らかにされています
そして
生活習慣病の管理が悪いと
*CKDの累積発症率 相対危険が高まる
*CKDの重症化が促進される
ことが明らかにされています
 また
CKDがステージ3~5(GFR 60未満)となる危険因子は
年齢 蛋白尿 血尿+蛋白尿
高血圧 糖尿病 脂質異常症
喫煙
との報告もあります
つまり
CKDは生活習慣病の腎臓バージョン
とも言えるわけです
では
個々の生活習慣病とCKDの関わりを
見ていきましょう
@肥満
肥満により
インスリン抵抗性が強くなればなるほど
蛋白尿が出やすくなり
腎機能が低下すると
インスリン抵抗性も強くなり
肥満とCKDの間で
悪循環が生じてしまいます
特に男性では
肥満の影響が大きいとされています
@高血圧
高血圧が
CKDの原因となり 悪化を促し
逆にCKDが
高血圧の原因 重症化要因になります
血圧が高いほど
蛋白尿が陽性となるリスクが高まり
末期腎不全の発症率が高くなり
血圧の良好なコントロールが
最も重要なCKD対策のひとつになります
@糖尿病
前述したように
糖尿病性腎症は末期腎不全に至る
最大の原因疾患です
十分な血糖管理を行うことで
CKD発症の予防 進行抑制は可能になります
@脂質異常症
動脈硬化の危険因子なので
合併すれば末期腎不全の発症が多くなると
予測されますが
わが国では明確な証拠は報告されていません
但し
尿蛋白が増加するほど
脂質代謝異常の合併が多くなることは
明らかにされています
@高尿酸血症
腎障害をきたしますし
CKDには高尿酸血症を伴うことが多く
また
高尿酸血症を伴う症例では
高血圧などの危険因子を伴うことが多いことが
報告されています
さらに
高尿酸血症患者では薬物治療により
CKD進展抑制が期待されます
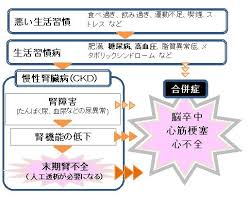
<CKD対策としての生活習慣病改善>
CKDの進行を促進する生活習慣として
*肥満
*食塩の過剰摂取
*過度の飲酒
*喫煙
*鎮痛剤の常用
などが明らかにされていますから
これらの是正が
CKD対策として重要になります
また
CKDがステージ3~5(GFR 60未満)となる危険因子は
年齢 蛋白尿 血尿+蛋白尿
高血圧 糖尿病 脂質異常症
喫煙
との報告もあります
つまり
CKDは生活習慣病の腎臓バージョン
とも言えるわけです
では
個々の生活習慣病とCKDの関わりを
見ていきましょう
@肥満
肥満により
インスリン抵抗性が強くなればなるほど
蛋白尿が出やすくなり
腎機能が低下すると
インスリン抵抗性も強くなり
肥満とCKDの間で
悪循環が生じてしまいます
特に男性では
肥満の影響が大きいとされています
@高血圧
高血圧が
CKDの原因となり 悪化を促し
逆にCKDが
高血圧の原因 重症化要因になります
血圧が高いほど
蛋白尿が陽性となるリスクが高まり
末期腎不全の発症率が高くなり
血圧の良好なコントロールが
最も重要なCKD対策のひとつになります
@糖尿病
前述したように
糖尿病性腎症は末期腎不全に至る
最大の原因疾患です
十分な血糖管理を行うことで
CKD発症の予防 進行抑制は可能になります
@脂質異常症
動脈硬化の危険因子なので
合併すれば末期腎不全の発症が多くなると
予測されますが
わが国では明確な証拠は報告されていません
但し
尿蛋白が増加するほど
脂質代謝異常の合併が多くなることは
明らかにされています
@高尿酸血症
腎障害をきたしますし
CKDには高尿酸血症を伴うことが多く
また
高尿酸血症を伴う症例では
高血圧などの危険因子を伴うことが多いことが
報告されています
さらに
高尿酸血症患者では薬物治療により
CKD進展抑制が期待されます
<CKD対策としての生活習慣病改善>
CKDの進行を促進する生活習慣として
*肥満
*食塩の過剰摂取
*過度の飲酒
*喫煙
*鎮痛剤の常用
などが明らかにされていますから
これらの是正が
CKD対策として重要になります
 @喫煙は
CKD の発症・進展因子
および蛋白尿のリスク因子ですから
禁煙は
CKDの進行抑制と心血管疾患発症抑制のために
必須です
@適正飲酒量は
エタノール量として
男性は20~30 g/日(日本酒1 合)以下
女性は10~20 g/日以下ですが
この程度の飲酒量により
GFRが維持され 蛋白尿を減少させ
腎保護的に働く可能性があります
@食塩の摂取制限は
6g/日未満が推奨されており
それにより
高血圧
尿蛋白・微量アルブミン 腎機能低下
心血管疾患リスク 死亡リスク
が軽減されます
ということで
生活習慣病の腎臓バージョンであるCKDを
発症・進行させないためには
生活習慣の改善
合併する生活習慣病の厳密な治療を行い
また
生活習慣病の患者さんは
CKDの発症を見逃さないために
尿蛋白 血清クレアチニンの測定を
少なくとも年に一度は実施することが
推奨されます
@喫煙は
CKD の発症・進展因子
および蛋白尿のリスク因子ですから
禁煙は
CKDの進行抑制と心血管疾患発症抑制のために
必須です
@適正飲酒量は
エタノール量として
男性は20~30 g/日(日本酒1 合)以下
女性は10~20 g/日以下ですが
この程度の飲酒量により
GFRが維持され 蛋白尿を減少させ
腎保護的に働く可能性があります
@食塩の摂取制限は
6g/日未満が推奨されており
それにより
高血圧
尿蛋白・微量アルブミン 腎機能低下
心血管疾患リスク 死亡リスク
が軽減されます
ということで
生活習慣病の腎臓バージョンであるCKDを
発症・進行させないためには
生活習慣の改善
合併する生活習慣病の厳密な治療を行い
また
生活習慣病の患者さんは
CKDの発症を見逃さないために
尿蛋白 血清クレアチニンの測定を
少なくとも年に一度は実施することが
推奨されます
高橋医院
























